Результаты и их обсуждение
По сравнению с 2008 годом (79.6%), общий уровень резистентного туберкулеза повышался в 2009 году до 80.2%, в 2010 - 86.9%. В 2011 году общее количество резистентных штаммов M.tuberculosis снизилось до 84%. Из них резистентность к одному противотуберкулезному препарату (монорезистентность) увеличилась с 25.3% в 2008 году до 28.3% в 2011году, а резистентность более чем к одному противотуберкулезному препарату (полирезистентность) уменьшилась с 23.5% в 2008 году до 21% в 2011году. Резистентность как минимум к изониазиду и рифампицину (мультирезистентность) по сравнению с 2008 годом (30.9%) в 2009 году достигла максимума (36.2%) и далее начала постепенно уменьшаться и в 2011 году составила 34.1%.
На рис.8 показано процентное соотношение между чувствительными и резистентными штаммами, выделенными от ранее не леченных больных туберкулезом в 2008 - 2011гг.
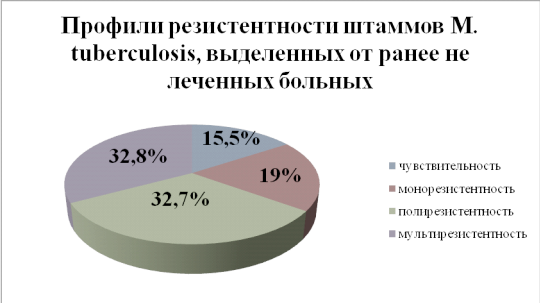
Рис. 8 - Распределение профилей резистентности среди штаммов M.tuberculosis, выделенных от «новых» случаев, 2008 - 2011гг.
Как видно из рисунка, полностью чувствительные ко всем четырем противотуберкулезным препаратам культуры встречаются в 15,5 % всех «новых» случаев. Монорезистентные составили 19% , полирезистентные- 32,7%, 32,8 % культур были мультирезистентными.
Распределение типов чувствительности - 15.5% на 84.5% свидетельствует о высоком уровне первичной резистентности. Обычно на развитие резистентности требуется от одного до полутора месяцев, за это время, при условии, что больной получает неправильное лечение, популяция возбудителя в организме успевает пройти селекцию и выживают только те микобактерии, которые успели мутировать. Поэтому в данном случае мы можем иметь дело с неточностями в сборе первичных эпидемиологических данных отбольных: многие из них по разным причинам скрывают факты приема в прошлом какого-либо из противотуберкулезных препаратов. Другое объяснение высокого уровня резистентности может заключаться в том, что культуральное исследование проводится не перед началом лечения такого больного, а минимум через один месяц после начала курса химиотерапии.
Результаты изменения профилейрезистентности в динамике с 2008 до 2011 гг. по штаммам M.tuberculosis, выделенным от ранее не леченных больных, представлены в таблице 4.
Таблица 4 - Профили резистентности штаммов M.tuberculosis, выделенных от ранее не леченных больных, временное распределение
|
Годы | ||||||||
|
2008 |
2009 |
2010 |
2011 | |||||
|
N=225 |
% |
N=247 |
% |
N=248 |
% |
N=258 |
% | |
|
Монорезистентность | ||||||||
|
INF |
12 |
5.3 |
12 |
4.9 |
14 |
5.6 |
17 |
6.6 |
|
RIF |
6 |
2.7 |
8 |
3.2 |
10 |
4.0 |
12 |
4.7 |
|
SM |
35 |
15.6 |
22 |
8.9 |
22 |
8.9 |
26 |
10.1 |
|
EMB |
3 |
1.3 |
6 |
2.4 |
7 |
2.8 |
7 |
2.7 |
|
Всего монорезист. |
56 |
24.9 |
48 |
19.4 |
53 |
21.3 |
62 |
24.1 |
|
Полирезистентность | ||||||||
|
H+E |
13 |
5.8 |
16 |
6.5 |
13 |
5.2 |
14 |
5.4 |
|
H+S |
30 |
13.3 |
34 |
13.8 |
26 |
10.5 |
27 |
10.5 |
|
H+E+S |
11 |
4.9 |
10 |
4.1 |
17 |
6.8 |
12 |
4.7 |
|
R+E |
5 |
2.2 |
5 |
2.0 |
4 |
1.6 |
3 |
1.2 |
|
R+S |
14 |
6.2 |
18 |
7.3 |
16 |
6.5 |
18 |
7.0 |
|
R+E+S |
11 |
4.9 |
10 |
4.1 |
8 |
3.2 |
9 |
3.5 |
|
E+S |
8 |
3.6 |
7 |
2.8 |
8 |
3.2 |
11 |
4.3 |
|
Всего полирезист. |
92 |
40.9 |
100 |
40.6 |
92 |
37.0 |
94 |
36.6 |
|
MDR | ||||||||
|
H+R |
14 |
6.2 |
17 |
6.9 |
19 |
7.7 |
20 |
7.8 |
|
H+R+E |
9 |
4.0 |
14 |
5.7 |
10 |
4.0 |
11 |
4.3 |
|
H+R+S |
31 |
13.8 |
40 |
16.2 |
40 |
16.1 |
40 |
15.5 |
|
H+R+E+S |
23 |
10.2 |
28 |
11.3 |
34 |
13.7 |
31 |
12.0 |
|
Всего MDR |
77 |
34.2 |
99 |
40.1 |
103 |
41.5 |
102 |
39.6 |